 ひざの痛みの中で「加齢に伴うひざの痛み」に絞って
ひざの痛みの中で「加齢に伴うひざの痛み」に絞って
☑ 何で痛くなるの?
☑ どうすればいい?
☑ 手術したくない!
などを、詳しく説明させて頂こうと思います。
ひざの痛みの原因は?
若年層がスポーツで痛めた場合、それはケガです。
しかし、年齢を重ねてからのひざの痛みは、それとは異なります。
「ひざの変形」 が原因の場合がほとんどです。
当院には、40代以降の多くの女性が、ひざの痛みを訴え受診されます。
その方々のお話をお聞きすると、
「歩いて(運動して)痛くなった」
「転んでから痛くなった」
「特に何もしていないのに」
など様々なことが原因だと仰います。
ですが、残念ながらそれらは原因ではありません。
「変形ではなく、転んだことが原因です!!」
と主張する方もおられます。
ですが、それはキッカケにすぎません。
それがキッカケで、変形の痛みが花開いたのです。
太ももの筋肉である大腿四頭筋の筋力検査すると、力が入りません。
そして、太ももを観察すると細くなっています。
足が太い細いではなく、筋肉の太さです。
特に、太ももの内側の筋肉が落ち、凹んでいます。
「人間は二十歳を超えると、日常生活動作程度の運動をしていても、1年に1%づつ筋力が低下する」
とされています。
日常生活程度の運動とは、ウォーキングやラジオ体操、仕事も含まれます。
ママさんバレーでも、社会人のバスケットボールサークルでも、
心肺機能や持久力は向上しても、筋力を向上する運動にはなりません。
では、変形ってどうやって進むの?
太ももの前の筋肉を大腿四頭筋(だいたいしとうきん)といいます。
大腿四頭筋は、ひざ関節を安定させてくれる筋肉です。
その筋肉が弱わると、安定性が失われます。
安定性が失われると、どうなるでしょうか?
ひざの関節はグラグラし、動く度に衝撃が加わります。
継続的に衝撃が加わると、クッションの役割を果たす半月板に異常が生じます。
異常とは、半月板の水平分離です。
そうなると、半月板は機能しなくなり、関節の間は狭くなります。
これを関節裂隙の狭小化(かんせつれつげきのきょうしょうか)といいます。
狭くなると、骨同士がぶつかります。
関節には、滑らかに動く為に、関節軟骨(かんせつなんこつ)というツルツルの骨があります。
骨がぶつかると、関節軟骨は傷つき、ガサガサ(硬化)します。
その衝撃に耐える為に、骨にトゲのような骨棘(こつきょく)が形成されます。
変形がさらに進むと、膝を屈伸できなくなり、O脚になります。
このように、変形は進行していきます。 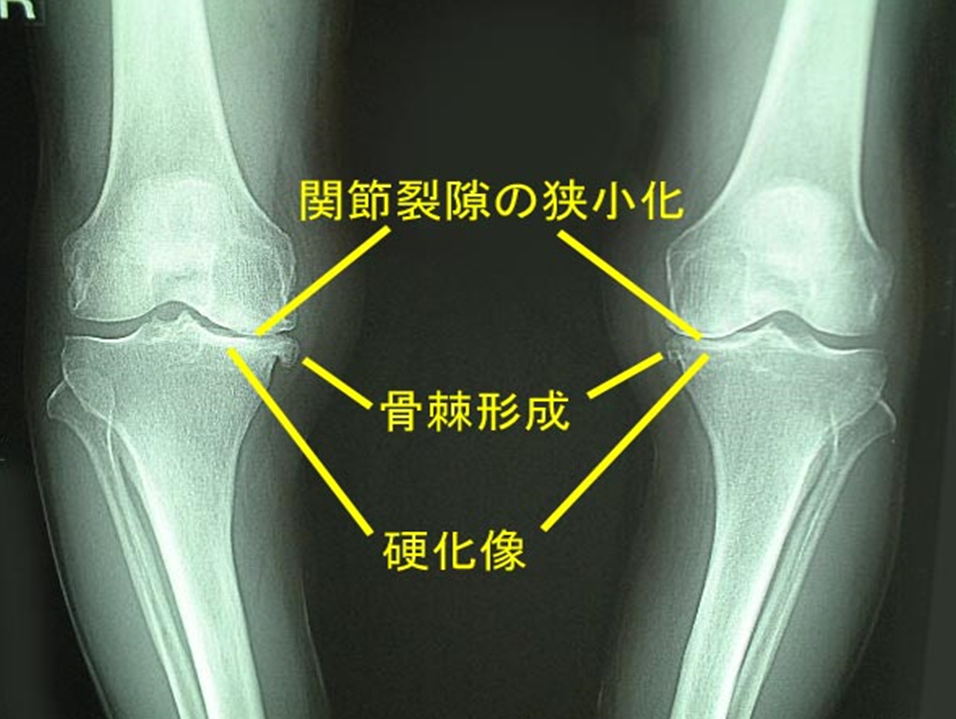 ただし、 「変形性膝関節症では、画像診断と痛みは相関しない」 という報告もあります。
ただし、 「変形性膝関節症では、画像診断と痛みは相関しない」 という報告もあります。
膝の軟骨はそれほど変形していないのにひどく痛む場合や、
膝の変形が進んでいるのに痛くないケースもあるというのです。
ひざ変形が、痛みの原因でないとしたら?
ひざの変形が痛みの原因ではなければ、痛みの原因は何でしょうか?
私は、皮膚の下で全身を繋いでいる筋肉・腱・骨などの結合組織(筋膜)の異常だと考えています。
その考え方は、アメリカ人医師、故スティーブン・ティパルドス, D.O.が遺した
「ファッシャル・ディストーション・モデル(以下、FDM)」
という手技療法の考え方です。
『FDM 医学と外科的処置の実践範囲内におけるファッシャルディストーションモデルの理論定期、臨床的応用』
スティーブン・ティパルドス, D.O.著 翻訳 田中啓介, FDM.O.
ただ、この手技は医師が創始しましたが、科学的に証明されていません。
そして、これからも証明されることはないでしょう。
まず、創始者であるスティーブン・ティパルドス, D.O.の急逝。
そして、FDMが提唱する筋膜の異常が、画像上で確認できないことが原因です。
ただし、筋膜の異常を手技で修理すれば、痛みは変化します。
たくさんの患者様に、この手技を行ってきましたが、ひざに限らず痛みは即座に変化します。
そのような変化が起きようと、残念ながら、それは証明になりません。  それでも、この手技を、世界20ヵ国以上の整形外科医が実践しています。
それでも、この手技を、世界20ヵ国以上の整形外科医が実践しています。
疑い深い私が、納得せざるを得ない結果が出てしまう手技です。
そして、理論を理解すればする程、手技のレベルが上がれば上がる程、
施術後の結果に違いが出ます。
ただし、科学的には証明はされていませんし、これからも証明されることありません。
なぜなら、スティーブン・ティパルドス, D.O.が、
「画像上で、筋膜の異常は確認できない」 と生前に断言されているからです。
それでも、私はFDMが提唱する筋膜の異常が、痛みの原因だと考えています。
また、ひざの筋膜の異常が起きるのは、大腿四頭筋の筋力低下が大きな要因だと考えています。
筋力が低下したことで、関節の安定性が失われ、変形しながら筋膜に異常が生じたと考えています。
そう考えるのが、一番シンプルだと思うのですが、いかがでしょうか?
痛いひざはどうしたらいい?
では、ひざの痛みはどうしたらいいのか?
結論から言えば、筋膜の異常をFDMで修理した後、筋力を強化すればいいだけです。
極論を言えば、筋力強化だけでも痛みは軽減し、生活レベルは向上します。
「ひざ・股関節の痛みは週1スクワットで治せる!」
マキノ出版 央整形外科院長 小島央著
ただ、痛みがあれば効果的なトレーニングをしにくい上に、する気になれません。
そして、いくら筋力が強化されても、筋膜の異常は改善しません。
ですから、私は筋膜の異常を修理し、筋力強化(スクワット)が最善であると考えています。
これだけでは一方的なので、一般的な対処の方法についても考察します。
安静
まず、皆さんが痛い場合に実践するのは、安静ではないでしょうか。
痛いのだから、休ませておくというのが一般的な考え方です。
ただ、現代医学の常識で言えば、 「安静は身体に悪い」 のです。
もちろん外傷の場合は、安静にする必要もあるでしょう。
骨折しているのに、動かすべきではありません。
ただ、筋力が低下して痛くなったひざを安静にすれば、
さらに筋力が低下するのは明らかです。
つまり、安静にするのは得策ではありません。
ただし、ただ動かせばいい訳ではありません。
どう動いたらいいのかについては、後ほど説明します。
ヒアルロン酸注射
ひざ治療の定番といえば、ヒアルロン酸注射です。
ただし、近年の研究では、ヒアルロン酸注射には鎮痛効果はあまり期待できないとされています。
しかも、軟骨の状態を変化させる効果も期待できないとの研究もあります。
今現在、世界はヒアルロン酸注射に否定的です。
日本では、そんな情報があることすら知られていませんが。
このようなことから、私はヒアルロン酸での根本的な改善は難しいと考えています。
物理療法やマッサージ
上記したように、痛みの原因は、大腿四頭筋の筋力低下による筋膜の異常です。
マッサージや電気などの物理療法は、筋膜の異常を改善する手技ではありません。
低下した筋力を向上させるものでもありません。
気持ちはいいかもしれませんが、慰安行為と治療は別です。
これらの理由から、物理療法やマッサージなどに改善の効果は期待できないと考えます。
また、「ひざの関節や骨盤の歪み」が原因だと主張する治療家の方もおられます。
ただし、「筋力が低下し、支える力が弱まったことで歪んでしまった」
と考える方がシンプルだと思いますが、いかがでしょうか?
筋力が低下した状態のままいくら歪みを正そうと、すぐ歪むでしょう。
そして、歪んでいるから痛いというのは本当でしょうか?
背骨や骨盤の歪みと腰痛は、関連がないことは証明されています。
「歪みは悪」ではありません。
サプリメント
今現在、ヒアルロン酸注射の効果は、世界で否定的です。
直接ひざに届ける注射で効果が期待できないのに、
軟骨成分を経口で摂取して効果があるでしょうか?
たとえ軟骨成分をタップリ摂取しても、吸収される際には、分解されます。
分解されて小さくならなければ、吸収できないからです。
その時点で、もう軟骨成分として関節に届くことはありません。
また、体には沢山の関節があります。
仮に軟骨成分として届いたとして、痛みのある関節にだけ届くのでしょうか?
使用者の良さげな発言には、必ず「個人の感想です」と明記されています。
体重減少
体重を減らすことは、ひざへの負担を軽減することになります。
減らせるのであれば、体重は減るに越したことはありません。
ただし、みなさんご存知のように簡単なことではありません。
ウォーキングやロコモティブシンドロームなどの筋トレ
央整形外科院長の小島央先生は、
「筋力が大きくなるのは、ストレスに対する適応反応である」
と仰っています。
「Keep It Simple Stupid KISS TRAINING」
株式会社BELLz IRON CLINIC Dr.Hisashi Kojima著
筋トレで言えば、ストレスとは重り(負荷)のことです。
回数をこなせないような高重量(高負荷)でトレーニングするから、筋力は大きくなるのです。
軽い重り(負荷)で、回数をこなせば心肺機能は向上するかもしれません。
ですが、筋力は向上しません。
筋肉を大きくしなければ対抗できない状況だからこそ、適応反応が起こるのです。
つまり、ウォーキングでは負荷が軽すぎて筋肉に適応は起きません。
長時間歩いて筋肉痛になったとしてもです。
登山でも階段の昇り降りをしても適応は起きません。
ロコモティブ・シンドロームや病院でのリハビリでも、適応は起きません。
ラジオ体操でも適応は起きません。
負荷が弱ければ、筋肉は太くならなくても運動を継続できるからです。
あまりに筋力が低下していれば、そんな運動でもやらないよりマシという程度です。
FDM(ファッシャル・ディストーション・モデル)とは?
FDM(ファッシャル・ディストーション・モデル)に関して、
私がお話できることはありません。
詳しくは「FDMアジアンアソシエイション」で検索してください。
ただ、FDMは、筋膜の異常を修理する手技療法です。
ですが、筋膜リリースや筋膜はがしとは全く別です。
医療の一分野を担う可能性のある手技療法です。
どんな運動が効果的?
私は、手軽にできるスクワットが一番だと考えています。
ただし、筋力を強化する為の効果的なやり方があります。
スクワットを行う際の注意点
・週1~2回を1セット、毎日しない
・1セットしか行わない分、10~15回までしかできない負荷をかける
・ゆっくり下がって、自分の出せる最大限の速さで上がる
・最大限の速さ(チカラ)で上がらなければ、効果は期待できません
・ただし、むやみに負荷(重り)を上げない
・最大限の速さで上がれるようになって、初めて負荷を上げる
・手軽な負荷としては、手に重りを持つ、リックにペットボトルや重りを入れて前掛け
・足の向きと膝の向きは必ず合わせる
・軽くひざを曲げた状態からスタート
・軽くひざを曲げた状態までしか上げない
・動かせる範囲で大きく動かす
・ひざを曲げた際、かかとを上げない
・かかとが上がってしまう場合、雑誌や本などをかかとに入れる
・上半身が前方へ曲がりすぎないように注意する
・ひざよりも股関節を曲げる気持ちで下がる
・後ろに倒れそうな場合、手すりがある場所で行うか、後ろに椅子を置く
ひざの施術・お問い合わせ
☑ 注射しているのに、痛くて歩けない
☑ 手術したくない
☑ 歩けなくなるかもと不安
☑ ひざを気にせず生活したい
☑ 旅行に行きたい
☑ 畑仕事を続けたい
☑ まだ山菜取りに行きたい
このようなお悩みでお困りであれば、お気軽にお問い合わせください。
また、今までと同じことをして、違う結果を得ることはできません。
アルベルト・アインシュタインの言葉を借りれば、
「今までと同じ考えや行動を繰り返して、異なる結果を期待するのは狂気である」
今までと違う結果を求めるのであれば、簡単で甘い考え方から離れる必要があります。
ラインでのお問い合わせ
LINEでのお問い合わせは
ラインID @jkx5981f (@マークをお忘れなく)
で検索するか、下の枠内をタッチ頂くと友達追加画面に切り替わります。
そこで、松本あさはらFDM施術院をお友達追加して頂き、
ご予約(ご相談)をお願いします。
また、その際には都道府県名、お名前、症状、希望の予約日時(ご相談)をご記入ください。
松本あさはらFDM施術院・整骨院
院長 浅原 繁
電話でお問い合わせ
営業時間、料金などの詳しい内容は、営業時間・料金まで
〒399-0001
長野県松本市宮田10-20 平林ハイム1F
JR東日本篠ノ井線南松本駅から徒歩15分
松本理美容専門学校駐車場の南側(看板が目印)
院の目の前に駐車場2台分
ライター紹介

浅原 繁
松本あさはらFDM施術院 院長
- 柔道整復師
- FAA会員(FDMIC国際認定取得)
- コアチューニングスペシャリスト
臨床経験19年、大阪で14年間の修業を経て、
2016年7月に長野県松本市宮田で開業。
中国拳法(螳螂拳)を25年間学び、
地域の方に体幹(丹田)の使い方、護身術を指導する。
さらに詳しい経歴を確認したい方は、院長・院紹介をご覧ください。
この記事を書いたのは、年齢でのひざで苦しむ方が少しでも減ればと思ったからです。
注射を打っているのに痛いと、沢山の方が来院されます。
そして、筋力が向上しないリハビリや運動で、筋力を低下させています。
電気やマッサージが気持ち良くても、ひざに変化は起こせません。
手術を考える前に、やるべき事があります。
ちなみに、90歳の男性は、ひざの痛みで来院し、
FDMでの施術後、筋力トレーニングに励み、
20キロの重りでスクワットできるようになると、畑仕事ができるようになりました。
効率の良いトレーニングで、年齢に関係なく筋力は向上します。
もし、この記事が役に立つ たくさんの方が知っておいた方がいいと思っていただけたら、
いいね!、はてブ!お願いします。
また、お気軽にFacebookから友達申請をしてください。
申請頂く際は、メッセージを添えていただけると大変ありがたいです。
【facebook】https://www.facebook.com/asaharafdm/
松本あさはらFDM・整骨院
院長 浅原 繁







 動ける範囲で、動いてください。
動ける範囲で、動いてください。